La Mpox, aussi connue sous le nom de variole du singe, est devenue une préoccupation mondiale en raison d’une nouvelle mutation du virus qui se propage de manière rapide et préoccupante, notamment en Afrique. Dans cet article, découvrez tout ce qu’il y a à savoir sur cette épidémie pour vous protéger, ainsi que vos proches. Nous aborderons également la propagation de la maladie, ses symptômes, les traitements disponibles, ainsi que la situation actuelle en Afrique et dans le reste du monde.
Mpox : Qu’est-ce que c’est ?
La Mpox, également appelée Monkeypox ou variole du singe, est une maladie causée par l’orthopoxvirus simien, communément appelé « virus Mpox ». Il s’agit d’une infection virale qui, auparavant, se transmettait principalement par contact étroit entre animaux. Plus récemment, la transmission entre humains est devenue plus courante, surtout par contact direct, mais également par des objets ou des surfaces contaminés. Dans les régions où le virus est présent chez certains animaux sauvages, la transmission peut aussi se produire de l’animal à l’homme.
Il existe deux principaux clades du virus : le clade I et le clade II. Ces clades sont des variantes du même virus, résultant de mutations génétiques au fil du temps. Le clade II est responsable de l’épidémie mondiale de variole simienne qui a commencé en 2022. Il est reconnu que le clade I provoque des symptômes plus graves que le clade II et peut être fatal dans les régions où il est endémique.
En 2023, une nouvelle souche du clade I, appelée clade Ib, a été identifiée pour la première fois en République Démocratique du Congo et continue de se propager. Cette évolution souligne l’importance de la surveillance continue des différentes souches du virus pour mieux comprendre leur propagation et leur impact.
Symptômes et modes de transmission de la Mpox
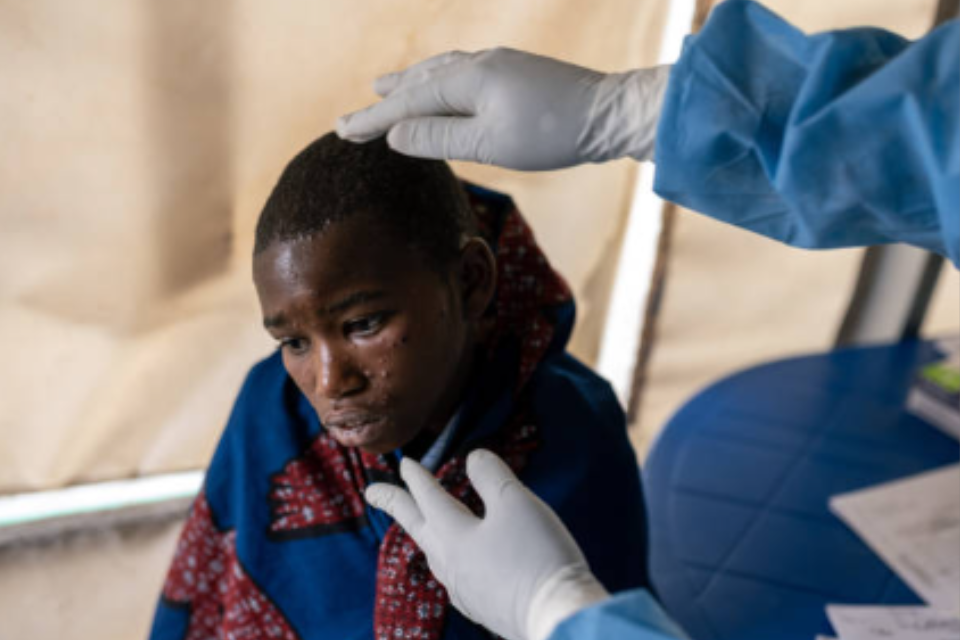
La Mpox se manifeste par une éruption cutanée qui peut durer de deux à quatre semaines, souvent accompagnée de fièvre, maux de tête, douleurs musculaires et adénopathies. L’éruption, sous forme de cloques ou de lésions, peut affecter diverses parties du corps, y compris le visage, les mains, les pieds, et les zones génitales. Dans certains cas, elle peut provoquer une proctite ou une inflammation des organes génitaux.
La plupart des symptômes disparaissent spontanément en quelques semaines avec des soins de soutien. Cependant, la maladie peut être grave, en particulier chez les nouveau-nés, les enfants, les femmes enceintes et les personnes immunodéprimées. Les formes sévères incluent des lésions plus étendues, des surinfections, et des complications telles que l’encéphalite, la myocardite, ou la pneumonie, nécessitant parfois une hospitalisation et des soins antiviraux. Le taux de mortalité varie de 0,1 % à 10 %, selon l’accès aux soins et l’état immunitaire des patients.
La Mpox se transmet principalement par contact étroit, incluant le contact peau à peau, bouche à bouche, ou la proximité avec des particules respiratoires infectieuses. Depuis 2022, la transmission se fait surtout par contact sexuel. Les personnes infectées sont contagieuses jusqu’à la cicatrisation complète des lésions, un processus qui prend entre deux et quatre semaines. Le virus peut également survivre sur des objets contaminés, posant ainsi un risque de transmission.
La Mpox peut aussi se transmettre de l’animal à l’humain par contact physique avec des animaux infectés, comme certains singes ou rongeurs, par des morsures, des griffures, ou la consommation de viande mal cuite. Il est recommandé d’éviter tout contact non protégé avec des animaux sauvages, et de bien cuire les produits d’origine animale dans les zones où le virus est présent.
La transmission de l’humain à l’animal est également possible, et quelques cas suspects ont été signalés chez des chiens de compagnie. Les personnes infectées doivent éviter tout contact étroit avec les animaux. L’OMS collabore avec ses partenaires pour mieux comprendre le réservoir naturel du virus et réduire le risque de transmission.
Traitement et vaccination contre la Mpox
Pour vous protéger et protéger les autres contre la Mpox, il est essentiel de connaître les symptômes, les modes de transmission et les mesures à prendre en cas de maladie. Si le virus circule dans votre région, discutez ouvertement des symptômes avec vos proches et évitez les contacts étroits, y compris sexuels, avec les personnes infectées. Lavez-vous régulièrement les mains à l’eau et au savon ou utilisez un gel hydroalcoolique.
Si vous pensez être infecté, consultez un médecin et isolez-vous jusqu’à ce qu’un diagnostic soit confirmé. En cas de Mpox, restez isolé jusqu’à la guérison complète des lésions pour éviter de transmettre le virus. Suivez les directives des autorités sanitaires concernant l’isolement et utilisez des préservatifs pendant 12 semaines après votre rétablissement pour minimiser les risques de transmission.
Dans les régions où certains animaux sont porteurs du virus (en Afrique de l’Est, centrale et de l’Ouest), évitez tout contact non protégé avec des animaux sauvages, en particulier les animaux malades ou morts. Assurez-vous que les produits animaux ou la viande sont bien cuits avant consommation.
Le vaccin JYNNEOS est le principal vaccin utilisé contre la Mpox, ayant été approuvé en 2019 par la FDA (Food and Drug Administration), l’agence fédérale des États-Unis responsable de la réglementation des aliments, des médicaments, et des dispositifs médicaux. Il est considéré comme efficace et continue d’être le vaccin de référence pour prévenir la Mpox, y compris contre les nouvelles souches du virus. Il est administré en deux doses, espacées de 28 jours. Les études ont montré que ce vaccin est efficace à 66-85 % après deux doses, avec une protection partielle après une seule dose.
Situation de la Mpox en Afrique et dans le monde
Bien que certains pensent que cette maladie est récente, elle a été découverte pour la première fois en 1958 chez des singes de laboratoire. Le premier cas humain a été signalé en 1970 en République Démocratique du Congo (RDC). Depuis lors, elle a été principalement observée en Afrique centrale et occidentale, avec des cas occasionnels dans d’autres régions.
En 2023, le nouveau clade Ib est réapparu en RDC et a commencé à se propager. Depuis le début de l’année 2024, plus de 21 000 cas ont été confirmés ou suspectés, avec 591 décès enregistrés. Ces chiffres augmentent rapidement.
En Afrique, en plus de la RDC, 14 autres pays ont signalé des cas de Mpox, comme la République du Congo, le Nigeria, la Côte d’Ivoire, la Sierra Leone, et plus récemment l’Ouganda avec son premier cas. En dehors du continent, la Suède a été le premier pays à recenser un cas. Les pays les plus touchés en dehors de l’Afrique sont les États-Unis, l’Australie, le Royaume-Uni, le Canada, et l’Allemagne. Face à cette maladie virale, l’Agence de santé de l’Union africaine et l’Organisation mondiale de la santé ont qualifié l’épidémie d’urgence de santé publique de portée internationale, le plus haut niveau d’alerte déclaré par l’ONU.
Ibrahima Zégbé Lamah









Leave a Reply